Existem diferentes tipos de crises, diferentes tipos de síndromes epilépticas, e diferentes causas de epilepsia.
Embora não tenhamos estudos que retratem de forma significativa a prevalência da epilepsia no Brasil, a mesma afeta até um por cento da população nos Estados Unidos.
Em geral, os medicamentos podem controlar as convulsões em cerca de 70 por cento dos pacientes com epilepsia. Para pacientes com epilepsia incontrolável, a cirurgia de epilepsia pode fornecer cura ou uma diminuição importante das crises.
Classificar o tipo de crise é muito importante e vai ajudar o médico planejar o tratamento que você precisa. Daí a importância de o paciente ter um acompanhamento com médico neurologista, que é o médico responsável pelo diagnóstico, tratamento e acompanhamento a longo prazo dos pacientes.
Quando a cirurgia é recomendada para a epilepsia?
A cirurgia é uma alternativa para algumas pessoas cujas convulsões não podem ser controladas por medicamentos. Ela tem sido usada por mais de um século, mas seu uso aumentou dramaticamente nos anos 1980 e 90, o que reflete a sua eficácia como uma alternativa ao uso isolado de medicamentos. Estudos têm mostrado que quanto mais precoce a cirurgia for realizada, melhor o resultado.
Quais os tipos de cirurgia de epilepsia podem ser utilizadas?
Dois tipos de cirurgia podem ser empregados: cirurgias ressectivas e cirurgias de neuromodulação. As cirurgias ressectivas são classicamente utilizadas quando a origem da epilepsia é em uma parte do cérebro chamado lobo temporal, como uma doença chamada esclerose mesial temporal. Também relativamente frequente é a presença de tumores no lobo temporal que levam a crises convulsivas. Nesses casos, a ressecção do tecido cerebral doente (fonte das crises) ou do tumor, permite chance bastante grande de cura ou redução significativa do número de crises, com reduzidas chances de sequelas para os pacientes.
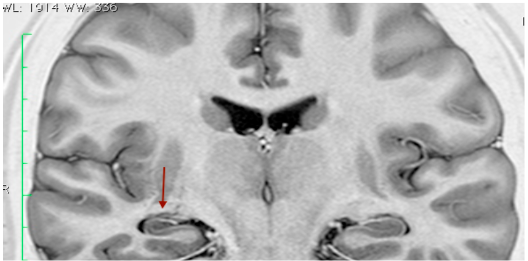
A cirurgia de ressecção do lobo temporal, chamada de amigdalohipocampectomia, é o procedimento cirúrgico mais utilizado em epilepsia de difícil controle. Além disso, é a cirurgia com maior evidência científica para a epilepsia refratária, com diversos ensaios clínicos mostrando melhor resposta da cirurgia em relação ao tratamento medicamentoso, em pacientes com crises convulsivas do lobo temporal. Na maior parte dos casos a crise se dá devido à um processo chamado esclerose mesial temporal (EMT), onde uma parte do lobo temporal sofre atrofia e passa a gerar crises nesses locais.
Figura 1 demonstrando hipocampo menor do lado esquerdo (seta) do que o do lado direito, como encontrado em esclerose mesial temporal. Imagem de arquivo pessoal.
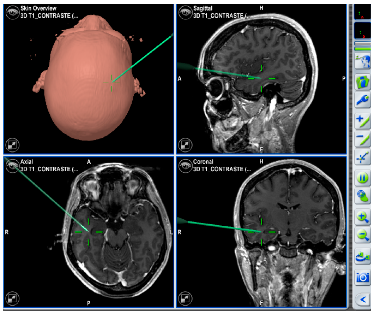
Ultimamente, temos realizado craniotomia com auxílio de neuronavegação (uma espécie de GPS, figura 2) objetivando menores incisões na pele e menor ressecção do osso durante a craniotomia (processo de abertura do osso).
Diferentemente das cirurgias de neuroablação, as cirurgias de neuromodulação visam alterar as descargas elétricas cerebrais, ao invés da ressecção de um tecido cerebral responsável pelas crises. Podem ser de dois tipos: estimulador de nervo vago (VNS) e estimulação cerebral profunda.
Em que consiste o estimulador de nervo vago (VNS)?
A terapia de estimulação do nervo vago é um tratamento de neuromodulação aprovado pelo FDA americano em 1997 e pela ANS (Agência Nacional de Vigilância Sanitária) em 2000. Funciona através de impulsos elétricos em um nervo no pescoço, chamado nervo vago, ajudando a prevenir crises de epilepsia, com mínimos efeitos colaterais para o paciente.
Quais são as Vantagens da Terapia VNS?
- Melhora a qualidade de vida dos pacientes
- Oferece benefícios duradouros
- Poucos efeitos colaterais
- Melhora progressiva das crises
- Melhora do distúrbio do humor associado à epilepsia
Como funciona a Terapia VNS?
O nervo vago é um longo nervo situado no pescoço, comunicando o cérebro ao abdômen. Através de um eletrodo introduzido no nervo vago e um aparelho gerador (a ele comunicado) que gera estímulos elétricos ao eletrodo, o nervo é constantemente estimulado. Assim, o VNS previne as descargas elétricas atípicas originadas no cérebro e responsáveis pela origem das crises.
Como é realizada a cirurgia de implante de VNS?
- O procedimento de VNS não envolve cirurgia cerebral.
- A cirurgia é relativamente rápida e é realizada com anestesia geral
- Através de um pequeno corte na pele abaixo da clavícula, é implantado o incisão o Gerador de pulso (marca-passo)
- Um outro corte pequeno é feito no pescoço para fixar o eletrodo ao nervo vago esquerdo. O eletrodo é conectado ao Gerador de pulso através de um condutor.
Quando o VNS é ligado e como é feita a programação da estimulação?
- O VNS somente é ligado duas semanas depois da cirurgia, e programado pelo médico com a frequência de estimulação de acordo com a demanda do paciente. A programação é realizada por um Pager conectado à uma ferramenta que é posicionada sobre o lugar onde o gerador foi implantado (sobre a pele em cima do gerador – no tórax). Toda a programação, com aumento e diminuição dos estímulos realizados através desse sistema, utiliza telemetria. Tal programação não gera dor e pode ser feito sobre a roupa e no consultório do médico.
Utilização de controle extra
Após a cirurgia, o paciente recebe um Ímã no qual ele pode passar por cima do gerador do VNS, que permite: - Parar a crise;
- Diminuir o tempo da crise;
- Diminuir a severidade da crise;
- Melhorar o período de recuperação pós crise
Existe alguma forma de parar a estimulação?
O Ímã do VNS também pode ser usado para interromper provisoriamente a estimulação caso algum efeito indesejado da estimulação possa ocorrer, tal como rouquidão (ou alteração da voz). O gerador do VNS não estimulará enquanto o Ímã estiver em cima dele. Ao remover o Ímã de cima do gerador, a Terapia VNS retorna ao funcionamento normal.
Por quanto tempo dura a bateria do VNS?
A bateria dura de 4 a 7 anos, dependendo da quantidade de estímulos. A troca do aparelho gerador é relativamente simples, através de um corte na região da cicatriz cirúrgica antiga abaixo da clavícula. Em geral o paciente permanece por somente 1 dia no hospital.
De que maneira o VNS pode melhorar as minhas crises?
O VNS reduz a intensidade e frequência das crises na maioria dos casos. Fato interessante, de acordo com vários estudos, o efeito positivo do VNS na melhora das crises aumenta ao longo dos anos, com pacientes melhorando das crises até mesmo três anos após a cirurgia, quando comparado à resultados de controle de crises no primeiro ano após o implante. No entanto, é importante ressaltar que o VNS não irá curar a epilepsia, mas sim diminuir sua frequência e intensidade e melhorando, portanto, a qualidade de vida. Em algumas situações até mesmo diminuição da quantidade de medicações podem ocorrer.
Além das crises, existem outros fatores que podem melhorar com a terapia VNS?
Sim. De fato, outros sintomas não necessariamente relacionados com a crise per se podem melhorar, tais como:
- Humor,
- Sentido de alerta,
- Habilidades verbais,
- Memória,
- Rendimento escolar.
Quais as interferências de equipamentos elétricos e eletrônicos podem haver na terapia VNS?
- Forno de micro-ondas e outros pequenos aparelhos elétricos: não afetam o gerador da terapia VNS.
- Telefones Celulares: não afetam o gerador da Terapia VNS.
- Sistema de Segurança dos Aeroportos: o sistema de segurança dos aeroportos não interfere no funcionamento do VNS
- Ressonância Magnética: são necessários cuidados especiais ao submeter o paciente com a Terapia VNS a uma Ressonância Magnética.
- Procedimentos cirúrgicos: o paciente implantado com a Terapia VNS deve notificar ao serviço médico que possui um gerador da Terapia VNS uma vez que deve ser evitado o uso de bisturi elétrico.
A terapia VNS é segura?
Diversos estudos clínicos já comprovaram a segurança do VNS em pacientes de todas as faixas etárias. Assim, o VNS vem sendo utilizado desde 1994 em pacientes no mundo inteiro, de todas as idades e com tipos de epilepsia variados. A Terapia VNS é segura para mulheres que sofrem de epilepsia em idade de ter filhos.
Deverei continuar tomando as minhas medicações depois da cirurgia de VNS?
Isso dependerá dos resultados da Terapia VNS e da avaliação médica, que poderá preferir manter a medicação sem mudanças. Há relatos com a redução no número e/ou dose das medicações, no entanto, poderá ser necessário continuar com a medicação antiepiléptica juntamente com a Terapia VNS.
Além da terapia VNS, existe algum outro procedimento de neuromodulação para epilepsia?
Sim. Da mesma forma como na doença de Parkinson, o eletrodo cerebral profundo (DBS) pode ser implantado em casos selecionados e específicos.
O que é a terapia de estimulação cerebral profunda (DBS) para epilepsia?
Mais recentemente, a terapia de estimulação cerebral profunda tem sido considerada como tratamento cirúrgico para pessoas cujas convulsões não são controladas com medicação. Ele envolve a implantação de eletrodos em áreas específicas do cérebro e não a remoção do tecido cerebral propriamente dito. Pode ser utilizada em pessoas que têm epilepsia de difícil controle ou para pessoas que não podem realizar a cirurgia de epilepsia para separar ou remover a parte do cérebro que provoca convulsões. Os princípios de funcionamento e o procedimento cirúrgico per se são semelhantes ao descrito para cirurgia de Parkinson (ver cirurgia de Parkinson).
Qual é o objetivo de estimulação cerebral profunda (DBS)?
Essa terapia visa controlar o excesso de atividade elétrica no cérebro usando impulsos elétricos regulares para reduzir a frequência e a gravidade das crises. De forma paradoxal, o excesso de estímulos provocados pelo DBS leva à inibição da geração de novas descargas elétricas originadas no cérebro de um paciente com epilepsia.